- klinickafarmakologie.cz - Tibial ülserin nem terapisi ile tedavisi
- solen.cz - Tibial ülserlerde ağrı ve tedavisi
- dermatologiepropraxi.cz - Tiber Ülseri
- prolekare.cz - Venöz tibial ülser - etiyopatogenez, klinik bulgular ve cerrahi tedavi
- prolekare.cz - Venöz etiyolojili kronik tibial ülser tedavisi
- prolekare.cz - Akut ve kronik yaralar - etiyoloji, iyileşme ve tedavideki farklılıklar
- remedia.cz - Tibial ülserlerin iyileşmesi
- prolekare.cz - Tibial ülserlerin önlenmesi ve tedavisinde önerilere genel bakış
- prolekare.cz - Venöz tibial ülserlerin cerrahi tedavisi
Tiber ülseri: nedir, nasıl ortaya çıkar ve neye benzer?
Birçoğumuz tibial ülsere en azından kulaktan dolma bilgilerle aşinayız. Şimdi nedenlerine, semptomlarına ve tedavisine daha yakından bakalım.
En sık görülen semptomlar
- Cilt ağrısı
- Ülser
- Artan vücut ısısı
- Hiperpigmentasyon
- Yara izleri
- Kanama
- Mavi deri
- Cildin ıslanması
- Uzuvlarda şişme
- Ada
- Karıncalanma
- Kuru cilt
- Kaşıntılı cilt
- Kızarmış cilt
Özellikleri
Nüfusun yaklaşık %3 ila 5'ini etkiler. Kadınların bu durumdan muzdarip olma olasılığı erkeklere göre daha yüksektir.
Kronik yara nedir?
Kronik yara, deri yüzeyinin devamlılığının, vücut bütünlüğünün bozulması, anatomik yapının ve buna bağlı deri fonksiyonunun değişmesi olarak tanımlanır. İyileşme süresi genellikle 6 haftadan uzundur. Herhangi bir yaradan kaynaklanabilir.
Kronik yaralar şunları içerir:
- tibial ülserler
- diyabetik ülserler
- dekübit ülserleri
- geniş yanıklar
- ampütasyon kütükleri
Çoğumuz bunun sadece yaşlı insanların muzdarip olduğu bir hastalık olduğunu düşünürüz. Ancak daha genç hastaları da etkileyebilir.
70 yaş üstü grupta nüfusun yaklaşık %4 ila 5'inde görülür. Daha genç yaş grubunda ise insanların yaklaşık %1'i bu hastalıktan muzdariptir.
Tifo ülserleri hastanın yaşam kalitesini önemli ölçüde düşürür. Sadece bir sağlık sorunu olmakla kalmaz, aynı zamanda yaşamın sosyal, ekonomik ve psikolojik yönlerini de önemli ölçüde etkiler.
Genç yaş gruplarında, hastalık uzun süreli iş göremezliğe neden olur. Bazı durumlarda, hastalar orijinal işlerini yapamazlar. Bazen de sakatlığa neden olur.
Tibial ülserlerin tedavisi uzun ve ekonomik açıdan zahmetlidir. Başarılı bir tedavi için hastalığın nedeninin belirlenmesi çok önemlidir.
Sebepler
Ülser oluşumu birçok faktöre bağlıdır. Bunlar arasında obezite, yaş, doğuştan gelen yatkınlık, hipertansiyon, diabetes mellitus, tromboz, hormonal tedavi ve yaşam tarzı sayılabilir.
Venöz kökenli ülserasyonlar etiyolojik spektrumun en büyük kısmını oluşturur (%85). Yaklaşık %10'u arteriyel kökenli ülserasyonlardır. Ülserasyonların geri kalan %5'inin başka nedenleri vardır.
Aşağıdaki bölümde hastalığın farklı nedenlerini açıklayacağız:
Dış nedenler
Fiziksel etkilerin neden olduğu ülserler
- Travma sonrası ülserasyonlar - komplike bacak kırıklarının bir sonucu olarak ortaya çıkarlar. Çoğu durumda büyük doku kaybı, doku nekrozu ile ilişkilidirler. Enfeksiyon bulguları eşlik eder.
- Termal kökenli ülserasyonlar - evre III ve IV yanıkların bir belirtisidir. Siyahımsı kahverengi uzantıların ayrılmasından sonra ortaya çıkarlar. Nekrozun orijinal boyutunu kopyalarlar.
- Soğuk kökenli ülserasyonlar - evre II donmada zayıf iyileşen ülserasyonlar çoğunlukla uzuvların periferik kısımlarını etkiler. Ancak belirli bir gecikme döneminden sonra ortaya çıkarlar.
- Basınç ülserleri (dekübital) - artan basınca maruz kalan bölgelerde ortaya çıkar. Derinin lokal iskemisi kızarık bölgelerde nekrotik fasiküllere neden olur ve bunlar yavaş yavaş ülserleşen defektlere dönüşür.
Kimyasal nedenlere bağlı ülserasyon
Ülserasyonun kimyasal nedenleri arasında asitler, suni gübreler, bitki özleri, ilaçlar ve dezenfektanlar yer alır.
Kimyasallarla temas noktasında, doku ölümüne yol açan iltihaplanma meydana gelir. Örneğin, koagülatif nekroz (doku ölümü) konsantre alkalilerden kaynaklanır. Asitler koagülatif nekroza neden olur.
Enfeksiyöz kökenli ülserasyon
Tibial ülserle sonuçlanabilecek hastalıklar arasında erizipel, tüberküloz, mikozlar, cüzzam, evre III sifiliz, herpes zoster ve diğerleri yer alır.
Artefisiyel ülserasyon
Bu türün nedeni cildi yakan kimyasal maddeler olabilir. Ayrıca, hastalığın provokatörü, örneğin sigara yanığı gibi fiziksel bir neden olabilir.
Dahili nedenler
Venöz ülserasyon
Venöz ülserler en yaygın olanıdır (yaklaşık %85) ve toplumun yaklaşık %1'ini etkiler. Kronik venöz yetmezliğin en ciddi cilt komplikasyonu olarak kabul edilirler.
Flebotromboz genellikle cilt değişiklikleri ve tibial ülserasyon gelişimi için önemli bir risk faktörü olarak kabul edilir. Bu değişiklikler post-trombotik sendrom olarak adlandırılır.
Kronik venöz yetmezlik nedir, nasıl ortaya çıkar, riskleri var mıdır?
Arteriyel ülserasyon
Alt ekstremitelerin periferik arter hastalığının bir sonucudur. Vasküler değişikliklerin kapsamı ülserasyonun boyutunu ve yayılma hızını belirler.
Damar duvarlarında sklerotik plaklar, mikrotrombozlar, fibrozis ve kalsifikasyon meydana gelir. Daha sonra arteriyel lümen daralarak kronik iskemi ve doku ölümüne neden olur.
Periferik arter hastalığı nedir?
Periferik arter hastalığı terimi, sonuçta ekstremitelerdeki kan akışının azalmasına neden olan bir grup hastalığı ifade eder. Tek başına veya diğer hastalıklarla birlikte bulunabilir.
Lenfoid ülserasyon
Bacakların primer ve sekonder lenfödemi yaygın şişliklerle kendini gösterir. Yumuşak şişlikler giderek sert şişliklere dönüşür. Bunlar hiperkeratotik belirtiler ve verrüköz şişlikler gösterir.
Doku metabolizmasını düzenleyen sinir liflerinin işlevinin bozulması sonucunda, güçlü salgı yapan büyük ülserler oluşur.
Hematopatojenik ülserasyon
Bu tip ülserasyon kan bileşenlerinin (eritrositler, lökositler, trombositler, plazma proteinleri) bozuklukları ile ilişkilidir.
Ülserasyonların başlıca nedenleri şunlardır:
- anemi
- miyeloproliferatif hastalıklar - trombositemi (kanda aşırı trombosit)
- disproteinemi (makroglobulinemi, mikroglobulinemi, kriyoglobulinemi)
- trombositopenik purpura
Pıhtılaşma bozukluklarında ülserasyon
Vasküler endotel ve iç hemostaz arasındaki dengenin bozulması, kan pıhtılaşma sisteminde ciddi değişikliklere yol açar.
Ayrıca difüzyon ve metabolizmada bozukluklara neden olarak tibial ülser gelişiminin altında yatan değişikliklere yol açabilir.
Metabolik bozukluklarda ülserasyon
Lokal nekrozu indükleyebilen metabolik nedenler arasında diabetes mellitus, vücutta üretilen maddelerin birikimi (ürik asit) ve metabolize olmuş yabancı maddeler (ilaçlar) bulunur.
Nöropatik ülserasyonlar
Başlıca diyabetik nöropati, alkolik nöropati, lepra, B1 vitamini eksikliği ve polinöropatide görülürler.
Vaskülit
Vaskülitler tibial ülser gelişiminin yaygın bir nedeni değildir. Ülseratif vaskülitlere çeşitli ilaçlar, enfeksiyonlar, gıdalar veya sistemik hastalıklar neden olur.
Ülserleşen tümörler
Tibial ülserin nedenlerinden biri bir tümörün parçalanması olabilir. Tibial ülserle sonuçlanan en yaygın tümörler arasında bazalioma, melanom, Kaposi sarkomu, anjiyosarkom ve spinalioma bulunur.
Karışık ülserasyonlar
Karışık tibial ülserler oldukça yaygındır. İki veya daha fazla nedenden kaynaklanabilirler. En yaygın kombinasyon, arteriyel ve venöz nedenlerin karışık tibial ülserleridir.
Belirti -leri:
Aşağıdaki belirtiler oluşma olasılığını gösterir:
- şişme
- ayak bileğinin üzerinde artan basınç
- ciltte kahverengi renk değişikliği
- lipodermatoskleroz - özellikle baldır bölgesinde cildin sertleşmesine, esnek olmamasına ve kırmızı veya kahverengiye dönmesine neden olur
- beyaz atrofi
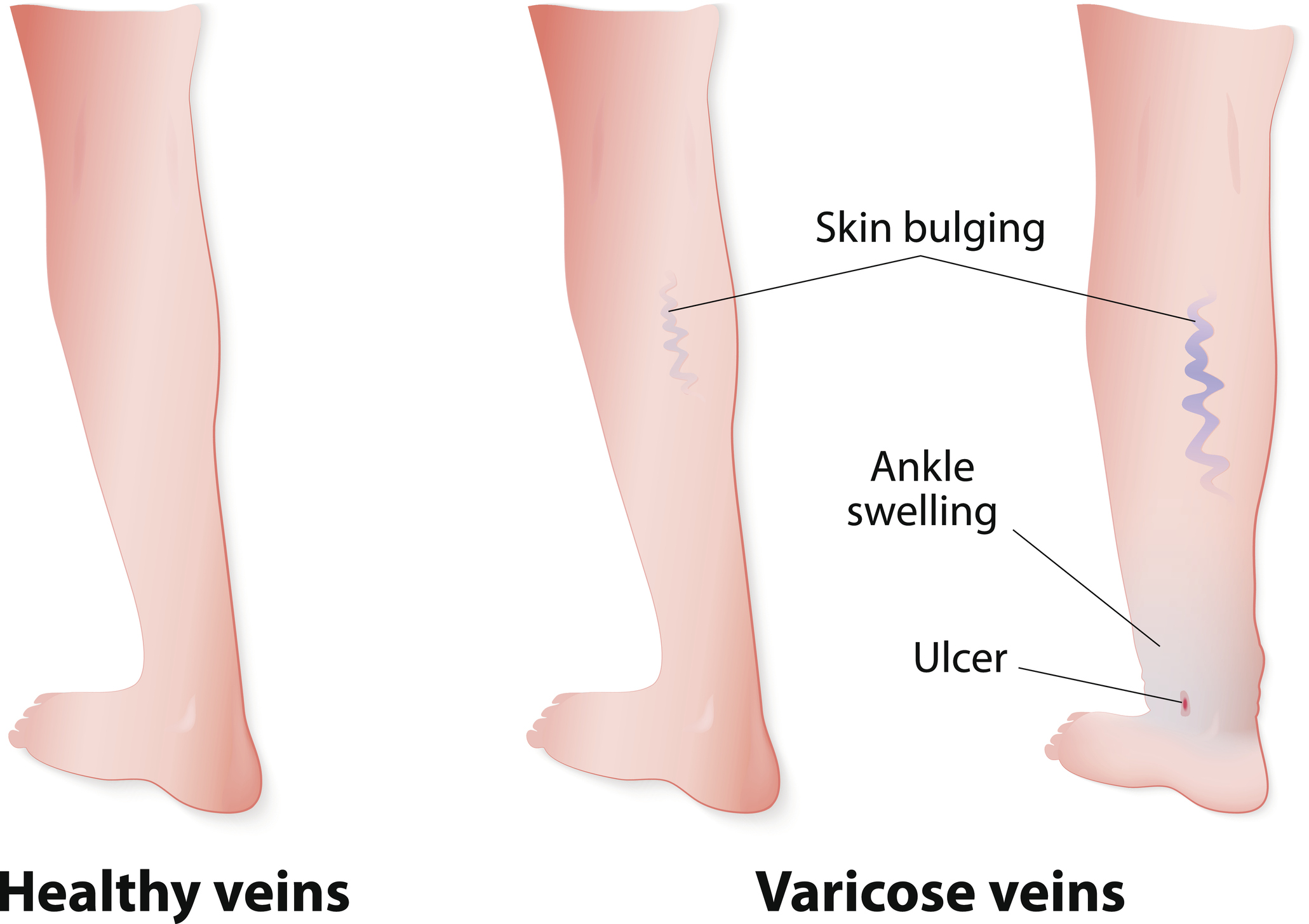
Hastalığın en yaygın komplikasyonu temas alerjisidir. Bu, topikal ilaçların aşırı uygulanması veya ikincil enfeksiyon sonucu ortaya çıkar.
Aşağıdaki bölümde, en sık görülen tibial ülserleri açıklayacağız:
- Venöz (toplardamar) ülserler
Venöz ülserin tipik lokalizasyonu alt bacaklardır. Venöz ülserlerin gelişmesi yıllar alır. Hastalar uzun süre ayakta durduktan sonra gerginlik hissi ve hafif ağrı yaşadıklarını bildirirler. Ayrıca bacaklarda ağırlık hissi ve gece krampları görülebilir.
Temel özellikler şunlardır:
- düzensiz şekil
- ülser çevresinde kahverengi pigmentasyon
- ayakta normal nabız
- Arteriyel ülserler
Arteriyel ülserler çoğunlukla vücudun küçük travmalara maruz kalan bölgelerinde (örneğin, parmakların distal bağlantıları) ortaya çıkar. Yatan hastalarda, basınca maruz kalan bölgelerde (topuklar, ayak bilekleri) görülebilirler.
Arteriyel ülserlerin temel özellikleri şunlardır:
- nispeten düzenli bir şekil
- ülser çevresinde atrofik, soluk cilt
- ayakta zayıf bir nabız
Tanılama
İlk adımda doktor kapsamlı bir tıbbi geçmişe odaklanır. Sonraki adımda fizik muayene gerçekleştirir.
Ekstremitelerin aspeksi (görsel muayene) trofik değişiklikleri (kuru, parlak yüzey, plantar bölgelerde fissürler, trofik tırnakların durumu) tespit etmek için kullanılır. Palpasyon periferik pulsasyonları tespit etmek için kullanılır.
Enstrümantal, laboratuvar ve histopatolojik incelemeler hastalığın kesin nedenini belirlemeye yardımcı olur. Histopatolojik inceleme pratikte esas olarak hastalığın tümör etiyolojisini dışlamak için kullanılır.
Muayene yöntemleri şunları içerir:
- sonografik inceleme
- flebografi (venografi) - damarları görüntülemek için kullanılan invaziv bir görüntüleme prosedürü
- izotop flebografi
- arteriyografi - Atardamarların röntgenle incelenmesi
- lenfosintigrafi - lenfatik sistemin izotopla incelenmesi
Ek muayeneler arasında mikrobiyolojik ve mikolojik muayeneler de yer almaktadır.
Kurs
Bir tibial ülserin iyileşmesi üç aşamada gerçekleşir:
- Eksüdatif (iltihaplı, temizleyici) faz
Bu aşama organizmanın karmaşık bir savunma reaksiyonu ile karakterize edilir. Organizmanın amacı yarayı temizlemektir. Etkilenen bölgede şişme, kızarıklık, ağrı ve artan sıcaklık ile karakterize edilen iltihap gelişir.
Kan damarlarının genişlemesi (vazodilatasyon), kan damarlarının geçirgenliğinin artması ve kemotaktik faktörlerin etkisi nötrofillerin ve makrofajların yara bölgesine göç etmesine yol açar.
Aynı zamanda iltihap aracıları, sitokinler, büyüme faktörleri ve diğer kemotaktik faktörler salgılanır ve bunlar iyileşme için gerekli hücreleri aktive eder.
Kemotaktik faktörler nelerdir?
Kemotaktik faktörler (kemotaksinler) nötrofilleri, makrofajları ve T-lenfositleri veya diğer enflamatuar hücreleri enflamatuar reaksiyonun geliştiği bölgeye çeken hücreler olarak tanımlanır.
Enflamatuar reaksiyonun seyri sırasında, farklı kemotaktik faktörler farklı zaman aralıklarında salınır. Örneğin, akut enflamasyonun ilk aşaması nötrofillerin varlığı ile karakterize edilir. Daha sonraki aşamalarda makrofajlar veya T-lenfositler ortaya çıkar.
- Proliferatif (granülasyon) faz
Bu aşamada yeni kan damarları oluşur (neoanjiyogenez). Granülasyon dokusu yavaş yavaş yarayı doldurur. Kolajen liflerden oluşan bir ağ oluşur. Bu ağ, sonraki epitel oluşumu sürecinin temelini oluşturur.
- Epitelleşme aşaması
Epitelizasyon aşaması aynı zamanda yara iyileşmesinin son aşaması olarak da adlandırılır. Bazal tabakanın hücreleri deri yüzeyine göç eder. Aynı zamanda yaranın kenarından yaranın merkezine doğru hareket ederler. Hücrelerin olgunlaşması, derinin ayrı katmanlar ve işlevlerle kesin olarak yeniden inşa edilmesine yol açar.
Başarılı iyileşme süreci sadece fizyolojik süreçlerden değil aynı zamanda birçok faktörden de etkilenir. Yarayı doğrudan etkileyen faktörlere lokal faktörler, genel sağlıkla ilgili faktörlere ise sistemik faktörler denir.
Örneğin
- kolajen sentezi - yetersiz beslenme, enfeksiyon, diyabet, hipoksi
- enflamatuar yanıtın yoğunluğu - otoimmün hastalık, immün yetmezlik
- iyileşme ortamı - diyabette hiperglisemi, hipokside asidoz, nem
Bu faktörlerin çoğu birbiriyle ilişkilidir. Sistemik faktörler, iyileşme süreci üzerinde olumsuz bir etkiye sahip olabilecek ikincil bir yerel etkiye sahip olacaktır.
Buna karşılık, lokal veya sistemik faktörlerin etkisinin azaltılması, yara iyileşme süreci üzerinde olumlu bir etkiye neden olabilir.
Bu nedenle, teşhis ve müteakip tedavide yarayla ilgili olabilecek tüm faktörlere dikkat etmeliyiz.
Tibial ülser durumunda, iyileşme süreci birçok lokal ve sistemik faktör tarafından bozulur.
İyileşme sürecini etkileyen bireysel faktörler aşağıdaki tabloda listelenmiştir
| Yerel faktörler | Sistemik faktörler |
| Yerelleştirme | Hastalığın altında yatan neden |
| Yara ortamı | Yaş |
| Yara boyutu ve derinliği | Beslenme |
| Lokal enfeksiyon | İlaçlar |
| Yabancı cisimler | Bağışıklık durumu |
| Oksijen eksikliği | Ağrı |
| Yara dehidrasyonu | Zihinsel durum |
| Kan tedarik bozukluğu | Uyku |
| Fibrin kaplamalar | Sistemik hastalıklar |
| Nekrotik doku | Alkol, uyuşturucu, sigara |
Nasıl tedavi edilir: Tiber ülseri
Tibial ülserlerin tedavisi: hangi ilaçlar yardımcı olur? Peki ya antibiyotikler?
Daha fazla gösterTiber ülseri tarafından tedavi edilir
Diğer isimler
İlginç kaynaklar